Рассеянный склероз
Рассеянный склероз (множественный, диссеминированный склероз) — это хроническое аутоиммунное прогрессирующее заболевание нервной системы, при котором происходит демиелинизация оболочек нервных волокон (аксонов), клеток головного и спинного мозга.
- Классификация рассеянного склероза
- Этиология и патогенез рассеянного склероза
- Клиническая картина рассеянного склероза
- Диагностика рассеянного склероза
- Лечение рассеянного склероза
- Прогноз при рассеянном склерозе
- Профилактика рассеянного склероза
В условиях генетической предрасположенности возникает аутоиммунное хроническое воспаление, вызванное вирусом или инфекцией, в условиях неблагоприятного действия внешних факторов: экологических, географических. Нарушается функционирование иммунной системы человека, которая начинает бороться и разрушать собственные нервные клетки, ошибочно принимая их за чужеродные.
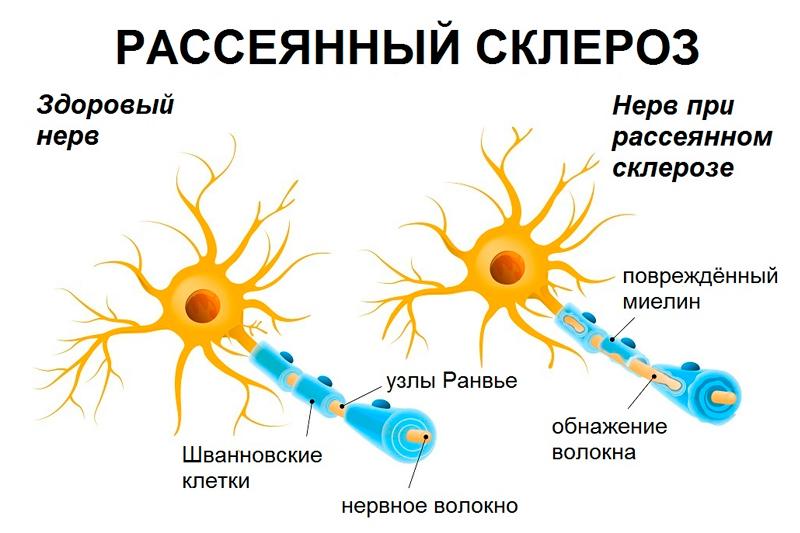
Миелин — это оболочка нервных клеток, с помощью которой импульсы передаются по нервным волокнам, она также защищает и питает клетки. При рассеянном склерозе происходит потеря миелина. Таким образом, клетки становятся незащищенными, а способность аксонов к проведению импульсов снижается. Места разрушения миелиновых оболочек называют очагами или бляшками. Размер бляшек — от нескольких миллиметров до нескольких сантиметров, они могут сливаться между собой, образуя большие участки демиелинизации.
Располагаются очаги склероза рассеяно, то есть могут возникать одновременно в разных отделах ЦНС (реже периферической нервной системы), отсюда и название болезни. Это одно из самых распространенных заболеваний нервной системы после эпилепсии и сосудистых заболеваний. Страдают в основном женщины молодого и среднего возраста (18-40 лет), хотя зафиксированы случаи заболеваемости среди детей и людей старшего возраста.
Классификация рассеянного склероза
Рассеянный склероз имеет большое количество клинических проявлений, в связи с чем его клинические формы не выделяют. При классификации заболевания исходят из характера и особенностей течения патологических процессов. Выделяют такие основные типы:
- ремитирующий (рецидивирующе-ремитирующий). Такой тип течения болезни самый распространённый и встречается у 70-80 % пациентов. Характерной особенностью будет волнообразность течения и изменчивость симптоматики. Периоды обострения (рецидива, «атаки») сменяются периодами ремиссий, которые длятся несколько месяцев, лет или даже десятилетие. При обострении у больного наблюдается резкое, стремительное ухудшения состояния, усугубление имеющейся симптоматики или появление новой. Во время ремиссии симптомы могут существенно ослабевать или вовсе не проявляться;
- первично-прогрессирующий (первично-прогредиентный). При данном типе у больных отмечается постепенное, неуклонное ухудшение состояния здоровья. Периоды обострений отсутствуют или случаются крайне редко. Как правило, поражается главным образом спинной мозг, позже и в меньшей степени — головной. Больной, как правило, сохраняет интеллектуальные способности, но инвалидизация происходит быстрее и чаще, чем при других типах течения болезни. Встречается у 10 % пациентов, при этом процент пациентов-мужчин не меньший, чем женщин, чаще это люди среднего возраста;
- вторично-прогрессирующий. Примерно у половины больных, у которых на ранних стадиях заболевания выявлялся ремитирующий тип течения болезни, через 10-15 лет происходит переход во вторично-прогрессирующую фазу. Периоды ремиссии сокращаются, состояние больного незначительно улучшается, в свою очередь болезнь медленно прогрессирует, сохраняются редкие рецидивы. Болезнь приобретает хронический характер и через 10-12 лет может перейти в прогрессирующую форму;
- прогрессирующе-рецидивирующий. Наблюдается у 5% пациентов. Наряду с постепенным развитием болезни случаются рецидивы. После обострения наступает кратковременная ремиссия, однако улучшение незначительны.
Этиология и патогенез рассеянного склероза
Рассеянный склероз относится к полифакторным заболеваниям. Его появление и развитие происходит ввиду наличия следующих факторов:
- инфекционные факторы (бактериальные, вирусные инфекции). На сегодняшний день не выявлено конкретного возбудителя рассеянного склероза. В тканях спинномозговой жидкости пациентов находят антитела к множеству вирусов (кори, краснухи, простого герпеса, ветряной оспы и пр.). Медики утверждают, что заболевание возникает под воздействием ни одного, а нескольких хронических инфекционных агентов, которые влияют на иммунную систему человека;
- генетическая предрасположенность. Зависит от нескольких независимых генов, отвечающих за иммунный ответ, выработку антител и иммуноглобулинов;
- травмы;
- стрессы;
- внешняя среда (географические, экологические факторы). Доказано, что рассеянный склероз чаще всего встречается у людей, живущих в прохладном и влажном климате. Чем ближе к экватору, тем риски меньше.
Исходя из этого, можно говорить о влиянии:
- недостатка витамина D, который вырабатывается преимущественно эндогенно под действием солнечного света;
- недостатка в составе почвы и воды ряда микроэлементов, таких как: йод, цинк, марганец;
- особенностей питания (преобладание животных жиров в рационе);
- уровня урбанизации;
- радиации.
В основе патогенеза рассеянного склероза лежит нарушение работы иммунной системы, вызванное сочетанием основных неблагоприятных факторов у конкретного человека. При этом ни один из этих факторов, отдельно взятый, не может быть причиной возникновения рассеянного склероза.
Формирование участка потери миелина (бляшки, очага) начинается с активации микроглий и астроглий, которые притягивают в воспалительные очаги Т-лимфоциты, В-лимфоциты, макрофаги. Миелиновая оболочка разрушается, нервные импульсы хуже и медленнее проводятся по нервным волокнам, что и приводит к проявлению клинической симптоматики. При длительной и обширной демиелинизации аксоны гибнут, а симптомы становятся стойкими.
Клиническая картина рассеянного склероза
Заболевание может начинаться неожиданно и стремительно или же проявляться постепенно, так что больной долгое время не обращает внимания на ухудшения и не прибегает к медицинской помощи. В большинстве случаев возникает в возрасте 18-40 лет.
С развитием заболевания проявляются устойчивые симптомы рассеянного склероза. Наиболее распространенные из них:
- сбои в работе пирамидной системы (пирамидных путей). Основная мышечная функция сохраняется, однако наблюдается повышенная утомляемость, умеренная потеря силы в мышцах, нередки на поздних стадиях различные парезы. Нижние конечности обычно страдают сильнее, чем верхние. Нарушения рефлексов: брюшных, периостальных, сухожильных, надкостничных. Изменяется тонус мышц, у пациентов наблюдаются гипотония, дистония;
- поражение мозжечка (нарушение координации). Может проявляться незначительно и малозаметно: головокружение, неровный почерк, незначительный тремор, неустойчивая шаткая походка. С развитием болезни симптомы усугубляются, появляются более серьезные расстройства: атаксия, нистагм, скандирование речи, мозжечковый (интенционный) тремор, мозжечковая дизартрия. Нарушается двигательная, речевая функции, человек теряет возможность самостоятельно принимать пищу;
- дисфункция черепных нервов. В зависимости от расположения бляшек (внутримозговые, внемозговые) клинические симптомы бывают центрального или периферического характера. Чаще всего наблюдаются у пациентов расстройства глазодвигательных и зрительного нервов (косоглазие, двоение, разнообразные нистагмы, офтальмоплегия), лицевого, тройничного;
- ухудшение чувствительности. Этот ряд симптомов характерен для рассеянного склероза наряду с нарушением движений. Многие пациенты чувствуют онемение конечностей, щек, губ. Наблюдается синдром Лермитта — ощущение прострела электрическим током в мышцах, боли в мышцах;
- расстройства сфинктеров (тазовой функции). Частые или наоборот редкие позывы к мочеиспусканию и дефекации, на более поздних стадиях — недержание мочи;
- интеллектуальные изменения. У больных ухудшается память, внимательность, способность к мышлению и восприятию информации, наблюдается быстрая утомляемость при интеллектуальной деятельности, сложности с перенесением внимания с одного занятия на другое. С психоэмоциональной стороны пациенты часто страдают от депрессии, тревожности, апатии, нервозности, случаются и эйфории. В редких случаях у больных развивается слабоумие;
- сбои половой функции. Снижение либидо, у женщин — изменения менструального цикла, у мужчин — импотенция.
Диагностика рассеянного склероза
Современная медицина не имеет возможности диагностировать рассеянный склероз с помощью одного исследования. Используется ряд диагностических мероприятий, результаты которых можно оценить только в совокупности и с течением некоторого времени (несколько месяцев-лет). Это связано с повторяющимися периодами обострений и ремиссий.
Важно выявить болезнь на ранних стадиях, своевременное лечение может значительно облегчить жизнь пациенту, замедлить развитие болезни. Однако сделать это иногда непросто, так как первые клинические проявления могут не восприниматься человеком всерьез, со временем могут забыться. При повторном обострении симптомы, которые имели место в предыдущий раз, могут не повториться, а появятся новые. С момента начала болезни до того как больной прибегнет к помощи медиков, может пройти не один год.
Первоочередной метод диагностики рассеянного склероза — это тщательный сбор и анализ анамнеза пациента. Врачу необходимо задавать вопросы не только больному, но и членам его семьи, близким. Это поможет выяснить период возникновения заболевания. Врач также оценивает клинические проявления. После используется лабораторная и инструментальная диагностика.
Основные инструментальные методы:
- МРТ (магнитно-резонансная томография) и КТ (компьютерная томография) головного и спинного мозга. Использование МРТ при диагностике рассеянного склероза намного эффективнее, чем КТ. С помощью МРТ определить заболевание можно с 90-95% вероятности. Данное исследование выявляет очаги демиелинизации, их локализацию, размер, зрелость в разных отделах головного и спинного мозга;
- исследование вызванных потенциалов. На ранних этапах заболевания малоинформативно, поэтому практически не используется. Целесообразно проводить на более поздних стадиях. Исследование действия раздражителей на рецепторный аппарат и нервные структуры, их ответы, дают возможность оценить степень и локализацию поражения центральной и периферической нервной системы.
Лабораторные методы:
- исследование спинномозговой жидкости дает возможность обнаружить у пациента лимфоцитоз, повышенную концентрацию иммуноглобулинов, олигоклональные антитела. Изменения в составе спинномозговой жидкости — один из показателей рассеянного склероза, который нужно оценивать в совокупности с другими исследованиями при постановке диагноза.
Дифференциальный диагноз
Диагностировать рассеянный склероз непросто. Множество его клинических проявлений заставляет тщательно подходить к обследованию и дифференцировать его среди других заболеваний, для которых характерны те или иные симптомы рассеянного склероза. Это: болезнь Лайма, саркоидоз, острый рассеянный энцефаломиелит, системная красная волчанка, болезнь Бехчета, узелковый периартериит, синдром Шегрена, сифилис, ВИЧ-инфекция, болезнь Вильсона, различные атаксии, паралич и другие.
Лечение рассеянного склероза
Основные задачи при лечении рассеянного склероза — это замедлить прогрессирование болезни, предупредить и купировать обострения, провести симптоматическую терапию на всех этапах заболевания, сохранить психоэмоциональное здоровье пациента.
Лечение обострений возможно с помощью кортикостероидных препаратов, цитостатиков, проведения плазмафереза.
С помощью иммуномодулирующих препаратов (копаксон, бета-интерферон) можно сократить частоту рецидивов при рассеянном склерозе на 30 % и значительно замедлить процесс инвалидизации больного, уменьшить активность бляшек и их количество.
Симптоматическое и медико-социальное лечение больных рассеянным склерозом направлено на восстановление двигательных функций, работы тазовых органов, координации, устранение болей. Немаловажно бороться с нейропсихологическими проблемами пациента.
Прогноз при рассеянном склерозе
Течение данного заболевания может быть доброкачественным или злокачественным. При доброкачественной форме (20 % случаев) у пациентов наблюдаются редкие обострения, а в период ремиссий происходит существенное улучшение состояния, вплоть до полного восстановления и исчезновения клинических проявлений болезни. В такой ситуации человек надолго сохраняет трудоспособность.
При злокачественном течении заболевания состояние здоровья пациента ухудшается, симптомы усиливаются, периоды ремиссий, если и происходят, то заметных улучшений не приносят. Больной рано или поздно становится инвалидом. Однако рассеянный склероз редко бывает причиной летального исхода, на продолжительность жизни болезнь значительно не влияет. Исключением можно считать случаи суицида среди больных, вследствие психоэмоциональных расстройств или глубокой депрессии.
Профилактика рассеянного склероза
Первопричины возникновения рассеянного склероза достоверно не выяснены, поэтому говорить о каких-либо конкретных методах профилактики не приходится. Однако есть ряд общих профилактических рекомендаций: вести здоровый образ жизни, правильно питаться, следить за состоянием своего здоровья, избегать стрессов и вредных привычек. Большое значение имеет витамин D, который человек может получить от солнечного света. Если в семье были случаи заболеваемости рассеянным склерозом, то следует проявить особую осторожность.
Проявление следующих признаков рассеянного склероза должно послужить поводом для обращения к врачу:
- двигательные расстройства: слабость конечностей, частые спотыкания и падения при ходьбе, тремор;
- изменение походки (шаткость, неустойчивость);
- онемение или покалывание в конечностях;
- головная боль, боли в мышцах;
- ухудшение зрения, невриты;
- вестибулярные нарушения: рвота, головокружение, потеря равновесия;
- ухудшение речи;
- психологические расстройства.
- Атаксия
- Атаксия Фридрейха
- Болезнь Гамсторпа
- Болезнь Канавана
- Вибрационная болезнь
- Врожденные миопатии
- Ганглионеврома
- Ганглионейробластома
- Геморрагический инсульт
- Гидроцефалия
- Глиома головного мозга
- Дебильность
- Компрессионная миелопатия
- Кровоизлияние в желудочки головного мозга
- Малая хорея
- Менингиома
- Миастения
- Наследственная мозжечковая атаксия Пьера-Мари
- Невралгия подчелюстного и подъязычного узлов
- Неврастения

