Невралгия тройничного нерва
Невралгия тройничного нерва — хроническое заболевание, которое проявляется приступами сильной, жгучей и стреляющей боли в зоне иннервации тройничного нерва. Боль может быть вызвана даже самым незначительным раздражением — нанесением макияжа, чисткой зубов, почесыванием лица. На начальной стадии заболевания боль не очень выражена и быстро исчезает. Однако постепенно она становится все интенсивнее.
- Классификация невралгии тройничного нерва
- Этиология и патогенез невралгии тройничного нерва
- Клиническая картина и диагностика
- Лечение невралгии тройничного нерва
- Прогноз при невралгии тройничного нерва
- Профилактика невралгии тройничного нерва
Статистические исследования показывают, что зачастую заболеванием страдают женщины в возрасте от 50 лет. Молодые люди болеют гораздо реже, а у детей были диагностированы единичные случаи заболевания. Распространенность невралгии тройничного нерва составляет пять случаев на сто тысяч человек. Регулярные приступы невралгии могут негативно сказаться на психическом здоровье пациента, поэтому медлить с лечением болезни не стоит.
Классификация невралгии тройничного нерва
Все виды невралгии тройничного нерва условно подразделяют на две группы:
- Первичная (идиопатическая) невралгия — патология, которая возникла в результате сдавливания нерва или проблем со кровоснабжением в этой области.
- Вторичная (симптоматическая) невралгия — считается проявлением других заболеваний (например, опухолевых процессов или инфекционных болезней).
Этиология и патогенез невралгии тройничного нерва
Точные причины невралгии тройничного нерва неизвестны. Однако существует несколько факторов, которые могут спровоцировать заболевание:
- Вирусное поражение нерва — нейро-СПИД, полиомиелит, герпетическая инфекция;
- Одонтогенные причины (обусловлены проблемами с зубами) — зубной флюс, травма челюсти, реакция на анестезию, неудачное пломбирование зуба;
- Болезни нервной системы — ДЦП, менингит, рассеянный склероз, менингоэнцефалиты (вирусные, туберкулезные), гипоксия (недостаток кислорода в мозге), энцефалопатия из-за травм головы, эпилепсия, инфекционный процесс, нарушение кровообращения и опухоли мозга;
- Сдавливание тройничного нерва — опухолевые новообразования головного мозга, травмы и рубцы, чрезмерное разрастание соединительной ткани из-за инфекционного процесса, расширение сосудов мозга (аневризмы, атеросклероз, врожденные патологии развития сосудов, ишемические и геморрагические инсульты, повышение внутричерепного давления из-за остеохондроза).
В неврологии принято также выделять ряд неблагоприятных факторов, которые повышают риск невралгии тройничного нерва:
- возраст пациента больше 50 лет;
- стрессы;
- хроническая усталость;
- психические расстройства;
- аутоиммунные и аллергические заболевания;
- авитаминоз;
- нарушение обмена веществ;
- инфекционные болезни (сифилис, ботулизм, туберкулез);
- воспаление ротовой полости (пульпит, гингивит).
В неврологии выделяют два механизма образования невралгии тройничного нерва. Один из механизмов предусматривает разрушение миелиновой оболочки. Этот процесс еще называют демиелинизацией. Нервное волокно в результате повреждения становится незащищенным, а нервный импульс распространяется на ближайшие нервные волокна. В результате происходит сильное раздражение нейронов и возникает болевой синдром.
Второй механизм развития патологии предусматривает нарушение регуляции функционирования тройничного нерва ЦНС. Из-за повреждения нервных волокон происходит торможение нервного импульса, что приводит к раздражению ядер тройничного нерва и в результате — болевому синдрому. Есть предположение, что оба эти механизма могут последовательно идти друг за другом. Поэтому лечение заболевания должно быть направлено и на активизацию восстановления миелиновой оболочки нервных волокон, и на торможение нервных процессов.
Клиническая картина и диагностика
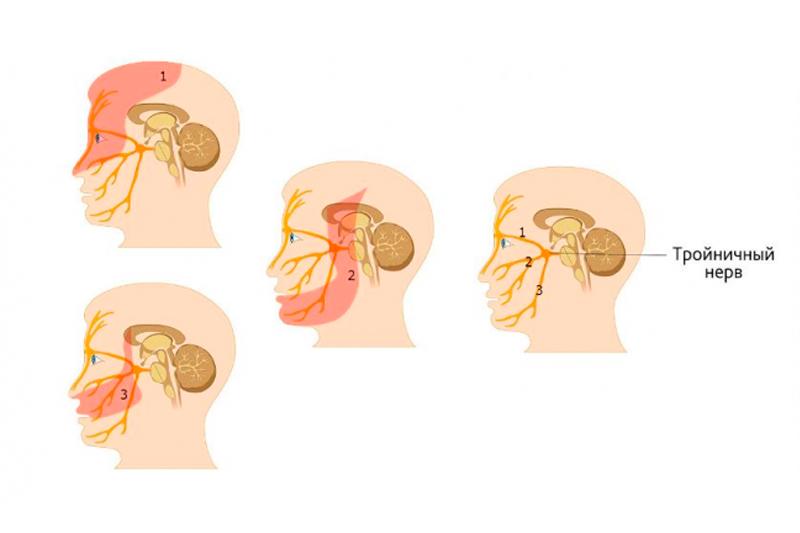
- Болезненные ощущения в области лица: появляются после воздействия на триггерные зоны раздражающих факторов (улыбка, жевание, крик, чистка зубов, нанесение крема, бритье, зевота, чиханье и т.д.). Обычно боль возникает только на одной стороне лица, имеет пароксизмальный характер. На вторую сторону лица патологический процесс распространяется только при тяжелых поражениях мозга. Локализация триггерных точек, после воздействия на которые возникает боль, у всех разная. Такие точки могут быть расположены на носовых крыльях, щеках, губах, месте соединения челюсти, ротовой полости. Пациенты жалуются на приступы боли, которые длятся несколько секунд. Период ремиссии между приступами может составлять от пары часов до месяцев.
- Покраснение лица, слезотечение, повышенное слюноотделение: возникает на пораженной стороне во время очередного приступа. Гиперемия лица, а также активизация работы слезных, слюнных и слизистых желез обусловлены расстройствами вегетативной нервной системы.
- Подергивание мышц лица: возникает на фоне приступа боли. Мышечный тремор очень похож на нервный тик или локальные судороги. На пораженной болезнью стороне может случиться сужение глазной щели. Во время подергивания мышц может быть задействована мимическая и жевательная мускулатура.
- Психические расстройства: появляются на фоне интенсивных и частых приступов боли. Больной становится тревожным и раздражительным. Если приступ боли у него вызывает смех, прием пищи, разговор, он замыкается в себе, постоянно молчит, мало ест. При тяжелом течении заболевания появляются суицидальные наклонности.
- Нарушение чувствительности: у большинства пациентов этот симптом свидетельствует о том, что скоро произойдет болевой приступ. Больной при этом жалуется на тупую ноющую боль и чувство ползания по коже мурашек.
- Трофические нарушения: могут возникать в течение пары лет после начала развития патологии из-за нарушения иннервации мышц, частых болевых приступов, нарушения кровообращения. Чтобы не раздражать лишний раз триггерные зоны, пациент старается щадить поврежденную сторону лица. Со временем это приводит к атрофии мимических и жевательных мышц. У пациентов могут наблюдаться следующие трофические нарушения: асимметрия лица, опущение брови, выпадение ресниц и бровей, слабость жевательных мышц, выпадение зубов, преждевременное появление морщин, сухость кожи и ее шелушение.
Лечение невралгии тройничного нерва
Диагностика невралгии тройничного нерва начинается с осмотра пациента невропатологом, во время которого осуществляется сбор жалоб и анамнеза заболевания, оценка неврологического статуса пациента. Наиболее характерными жалобами больного, на которые обращает внимание врач, считаются сильные боли, появляющиеся после раздражения триггерных зон. Дополнительно назначается проведение МРТ и КТ мозга, электронейрографии, электронейромиографии, лабораторные анализы, консультации ЛОР-врача, стоматолога, нейрохирурга.
Лечение невралгии тройничного нерва направлено на решение следующих задач: устранение причины заболевания, снижение возбудимости ЦНС, восстановление миелиновой оболочки пораженного воспалением нерва, физиотерапевтическое воздействие на нерв. Для устранения заболевания врачи прибегают к медикаментозной терапии, физиотерапии и хирургическому лечению.
Медикаментозное лечение
- Противосудорожные препараты (карбамазепин, фенитоин, стазепин, габантин, ламотриджин): оказывают противоэпилептический и психотропный эффект, купируют приступы боли, уменьшают возбудимость нервных волокон.
- Миорелаксанты: баклофен тормозит возбудимость нервных клеток и уменьшает тонус мышц, а мидокалм улучшает кровообращение, оказывает болеутоляющий эффект, тормозит нервные импульсы.
- Витамины: Омега-3 выступает в качестве строительного материала для миелина, а витамины группы В оказывают антидепрессивное действие, участвуют в процессе восстановления миелиновых оболочек.
- Антигистаминные препараты: усиливают эффект приема противосудорожных препаратов.
- Седативные препараты: обладают успокаивающим воздействием, нормализуют сон.
Хирургическое лечение
Операцию назначают, если медикаментозное лечение не дало результата или ее можно провести с минимальным риском осложнений. По показаниям врач может назначить оперативное вмешательство для устранения патологий, вызвавших невралгию тройничного нерва: расширение подглазничного канала, удаление новообразования головного мозга, микрососудистую декомпрессию. Для снижения проводимости тройничного нерва врач может назначить одну из следующих операций: баллонную компрессию тройничного ганглия, резекцию тройничного ганглия, гамма нож и кибер нож.
Физиотерапия
Улучшить микроциркуляцию при атрофии (истощении) жевательных и мимических мышц позволит УВЧ. Для расслабления мышц врачи обычно назначают электрофорез, для продления периодов ремиссии и снижения интенсивности боли во время приступов — диадинамические токи. Профилактика и устранение атрофии мышц проводится во время массажа. Все вышеперечисленные методики идеально подходят для устранения боли.
Прогноз при невралгии тройничного нерва
Прогноз для пациента зависит от заболевания, которое спровоцировало невралгию. Важную роль также играет возраст. Невралгия у молодых людей, которая была спровоцирована травмированием лица, в большинстве случаев хорошо поддается лечению, а после выздоровления не наблюдаются ее рецидивы. В пожилом возрасте невралгию, которая сопровождается расстройствами обменных процессов, далеко не всегда удается полностью вылечить.
Профилактика невралгии тройничного нерва
Предотвратить появление невралгии тройничного нерва вполне реально, если соблюдать рекомендации врачей. Нужно своевременно лечить все хронические и острые болезни ЛОР-органов. Также желательно ежегодно проходить профилактические медицинские осмотры для своевременного обнаружения болезней эндокринных желез, нервной и сердечно-сосудистой систем.
Поскольку невралгия тройничного нерва часто возникает из-за травмирования лица и головы, желательно всячески избегать любых травм. Крайне важно избегать переохлаждения организма, которое также часто становится причиной заболевания. Профилактика предусматривает ведение здорового образа жизни:
- физическая активность;
- полноценный сон;
- закаливание;
- отказ от злоупотребления спиртным и курения;
- правильное питание.
- Астроцитома головного мозга
- Атаксия
- Болезнь Альцгеймера
- Вибрационная болезнь
- Глиома зрительного нерва
- Глиома хиазмы
- Гнойный менингит
- Депрессивный невроз
- Доброкачественная роландическая эпилепсия
- Заикание
- Инсомния (бессонница)
- Инфекционная миелопатия
- Медуллобластома головного мозга
- Метаболическая миопатия
- Нарушения спинномозгового кровообращения
- Невралгия подчелюстного и подъязычного узлов
- Неврит лицевого нерва
- Неврозы
- Позвоночно-спинномозговая травма
- Сомнамбулизм

