Синдром Луи-Бар
Синдром Луи-Бар — это редкое иммунодефицитное нейродегенеративное генетическое заболевание, которое проявляет себя в виде мозжечковой атаксии, вызывает тяжелые формы паралича. Второе название заболевания — атаксия телеангиэктазия. Атаксия характеризуется нарушениями координации движений, а телеангиэктазия — расширением кровеносных сосудов. Оба эти признаки являются отличительными чертами синдрома Луи-Бар.
- Причины и патогенез синдрома Луи-Бар
- Клинические проявления синдрома Луи-Бар
- Диагностика синдрома Луи-Бар
- Лечение синдрома Луи-Бар
- Прогноз синдрома Луи Бар.
Наследуется заболевание по аутосомно-рецессивному типу, при этом угроза заболеваемости ребенка, рожденного у пары с одним больным родителем, составляет 50% из 100. По статистике распространённость заболевания приходится на одного человека из сорока тысяч.
Суть заболевания состоит во врожденном неправильном иммунном состоянии организма человека. Поражается Т-звено в генетической цепочке. Далее патология проявляет себя аномальными формами во всем организме. Из-за пораженного иммунитета люди, страдающие синдромом Луи-Бар, склонны к частым инфекционным заболеваниям, а также возникновению злокачественных онкологических образований по всему телу.
Если синдром проявляет себя у новорожденного ребенка, то чаще всего это заканчивается летальным исходом, причем без возможности вовремя и правильно диагностировать данное заболевание.
Причины и патогенез синдрома Луи-Бар
Данное генетическое заболевание в различных классификациях рассматривается как спинно-мозжечковая дегенерация или как факоматоз (этот термин был предложен как обозначение заболеваний с комбинированным поражением нервной системы и кожных покровов — врожденных нейро-эктомезодермальных дисплазий). Причина заключается в мутации АТМ гена, который и активирует аутоиммунные процессы, что и приводит к гибели клеток по всему организму, в том числе в головном мозге. Генетические нарушения происходят еще во время внутриутробного развития плода.
Болезнь с одинаковой частотой поражает как мужчин, так и женщин, имеет стремительное прогрессирование, поражает, в первую очередь, нервную систему и кожные покровы. Заболевание может полностью менять или разрушать ткани мозжечка, поражая даже его ядро.
Синдром Луи-Бар представляет собой иммунодефицитное состояние, которое основано на гипоплазии тимуса и дефиците IgA и IgE. То есть происходит нарушение в функциях клеточного и гуморального звеньев иммунитета. Это провоцирует частые рецидивирующие инфекционные заболевания дыхательной системы, пищеварительного тракта и кожных покровов. Характерная гипоплазия вилочковой железы дополняется гипо/атрофией лимфатических узлов и лимфатического аппарата в целом, а также селезенки и пищеварительного канала.
Слабый иммунитет не может устоять даже перед незначительной инфекцией, а также становится уязвимым для злокачественных новообразований в лимфатической системе.
Клинические проявления синдрома Луи-Бар
Это редкое заболевание. Первая симптоматика проявляется в возрасте от трех месяцев до трех лет. С возрастом проявления становятся более выраженными.
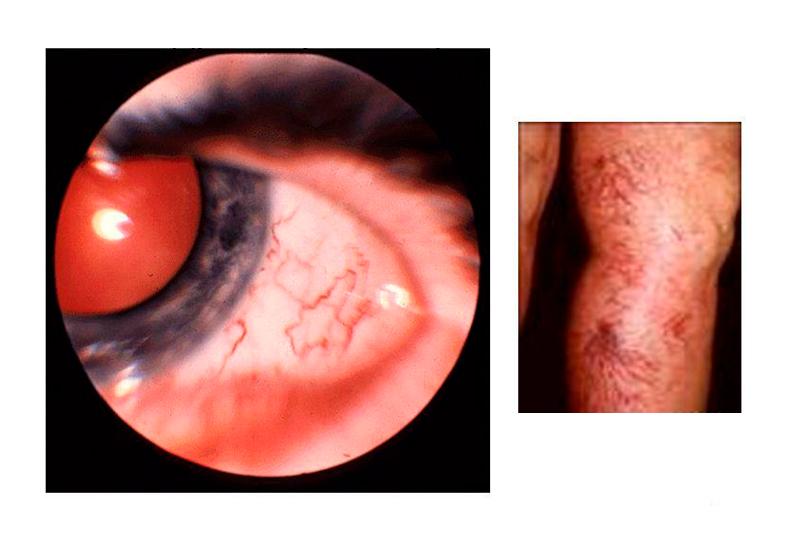
Телеангиэктазия дебютирует в основном после признаков атаксии в возрасте 4-6 лет. Бывают случаи, когда симптоматика наблюдается уже на первом месяце жизни. Телеангиэктазии проявляют себя в первую очередь на глазных яблоках в виде бульбарной коньюктивы, далее распространяется на веки и лицо.
Характерные симптомы синдрома Луи-Бар:
- Нарушения координации движений (обычно после трех лет) — неустойчивость, атаксическая походка, непроизвольные движения;
- Нарушения психики и замедление или полная остановка в развитии (после десяти лет);
- Изменение цвета кожи под воздействием ультрафиолетовых лучей;
- Образование былых пятен на теле;
- Расширение кровеносных сосудов в области внутренней стороны коленей и локтей, на лице, в белках глаз;
- Ранняя седина;
- Повышенная чувствительность к рентгеновским лучам;
- Тяжелые инфекции дыхательных путей, ушей, склонные к рецидиву (у 80% больных);
- Отсутствие рефлексов в мышцах глаз;
- Аномальное развитие вилочковой железы, а в некоторых случаях и ее полное отсутствие;
- Лимфоцитопения (примерно 1/3 всех случаев);
- Задержка полового развития или неполное развитие и ранняя менопауза.
Дерматологические проявления у больных синдромом Луи-Бар наблюдаются в 100% случаев. Иные проявления типа сухости кожи, кератоза на кожных покровах конечностей, пигментация на лице встречаются примерно в половине случаев. Нельзя сказать, что кожные проявления специфичны для атаксии-телеангиэктазии, но это первый видимый признак заболевания, что является очень важным для своевременной и правильной диагностики и лечения. Часто именно дерматологическая картина помогает установить правильный диагноз.
Диагностика синдрома Луи-Бар
Диагностирование данного заболевания усложняется тем, что синдром может сочетаться с другими генетическими заболеваниями, за которыми скрывает свою настоящую симптоматику. Часто проявить и диагностировать синдром Луи-Бар можно только после длительного лечения инфекционных заболеваний, которое не дает результатов.
Для установления правильного диагноза пациент проходит консультации нескольких медицинских специалистов: иммунолога, дерматолога, офтальмолога, онколога, отоларинголога. Анализируя все пройденные процедуры, анализы, консультации, окончательное заключение делает врач-невролог. Невролог также назначает лабораторные исследования, дополнительные процедуры и тесты для установления точного и правильного диагноза.
На осмотре врач акцентирует внимание на:
- задержке полового развития;
- пигментации кожных покровов;
- нарушении или отсутствии сухожильных рефлексов;
- нарушении роста;
- уменьшенных размерах миндалин, лимфатических узлов.
Назначаются лабораторные анализы:
- Клинический анализ крови на определение уровня белка α-фетопротеина (при синдроме Луи-Бар его уровень повышен).
- Анализ крови на снижения уровня лейкоцитов.
- Анализ крови на определение концентрации антител в крови (при заболевании количество антител уменьшается).
- Исследование уровня иммуноглобулина в крови (при синдроме уровень иммуноглобулина А и Е значительно снижается).
- Выявление генетических мутаций.
- Тест на переносимость глюкозы.
- Ультразвук вилочковой железы.
- МРТ головного мозга и мозговых структур (при заболевании выявляется увеличение четвертого желудочка и патологические изменения в мозжечке — дегенерация мозжечковых клеток).
- Рентген грудной клетки для исключения пневмонии, выявления изменения размеров бронхов.
- Анализ пигментных пятен (наличие гиперкератоза, отложение меланина в эпидермисе, воспалительная реакция в дерме).
- Патологоанатомическое исследование лимфатической системы (выявляется гипоплазия тимуса, атрофия лимфатического аппарата желудочно-кишечного тракта).
Для постановления правильного диагноза следует дифференцировать синдром Луи-Бар в ряде других заболеваний с похожей симптоматикой:
- Атаксия Фридрейха.
- Болезнь Пьера Мари.
- Болезнь Рандю-Ослера.
- Синдром Гиппеля-Линдау.
- Синдром Штурге-Вебера-Краббе и др.
Лечение синдрома Луи-Бар
В настоящее время медицина еще бессильна против такого тяжелого генетического заболевания, как синдром Луи-Бар. Разрешением этого вопроса занимается экспериментальная медицина в отрасли генетики. В основном лечение сводится к замедлению течения клинической картины и приглушению симптоматики.
Лечение назначается врачом-неврологом индивидуально для каждого пациента, учитывая этиологию, патогенез, стадию заболевания. Для продления жизни пациенту назначается особенная иммунотерапия с различными дозировками Т-активина и гаммаглобулина. В комплексе обязательным является также прием витаминов для поддержания правильной функциональности организма.
Пациенту назначается курс антибиотикотерапии для борьбы с вторичной инфекцией бактериального характера. Больной должен пройти физиотерапевтические мероприятия.
При обнаружении злокачественных новообразований назначается химиотерапия, лучевая терапия или проводится оперативное вмешательство. При наличии сахарного диабета назначается прием инсулина и противодиабетических препаратов.
Прогноз синдрома Луи Бар.
Поскольку заболевание имеет генетическую природу и частично или полностью разрушает иммунитет на клеточном уровне, имеет патологический характер и не поддается лечению, то нормальная полноценная жизнедеятельность практически невозможна.
Прогноз этого генетического заболевания неблагоприятен. Большинство пациентов умирают уже через 5-8 лет после проявления первой симптоматики от инфекционных заболеваний дыхательной системы (часто — воспаление легких) или от злокачественных образований в организме. Больные доживают в основном до 14-15 лет, но существуют редкие случаи, когда при хороших условиях жизни пациенты с таким диагнозом доживали до 40 лет.
Профилактики или предупреждения заболевания не существует по причине невозможности влияния на генетическое развитие эмбриона в утробе матери.
- Аномалия Киари
- Болезнь Гамсторпа
- Вестибулярная атаксия
- Внутримозговая гематома
- Внутримозговые опухоли полушарий мозга
- Ганглионеврит
- Герминома головного мозга
- Гидроцефалия
- Глиома головного мозга
- Глиома хиазмы
- Имбецильность
- Клещевой энцефалит
- Люмбоишиалгия
- Малая хорея
- Менингиома
- Мозжечковая атаксия
- Нарколепсия
- Нарушения спинномозгового кровообращения
- Неврит
- Неврит зрительного нерва

