Внутримозговые опухоли полушарий мозга
Внутримозговые опухоли полушарий мозга — это доброкачественные или же злокачественные новообразования, которые локализуются в тканях головного мозга. Опасность представляют не только злокачественные опухоли, которые угрожают организму распространением метастаз, но и доброкачественные, которые вследствие своего роста сдавливают структуры головного мозга и разрастаются до размеров, несовместимых с жизнью человека. Заболеваемость не зависит от пола. Существуют данные, что невриномы слухового нерва и менингиомы встречаются чаще у женщин, у представителей мужского пола чаще наблюдаются глиобластомы, медуллобластомы. У детей как правило диагностируют глиомы или врожденные опухоли.
- Причины возникновения опухоли полушарий мозга
- Классификация опухоли полушарий мозга
- Симптомы опухоли полушарий мозга
- Диагностика опухоли полушарий мозга
- Лечение опухоли полушарий мозга
- Прогноз опухоли полушарий мозга
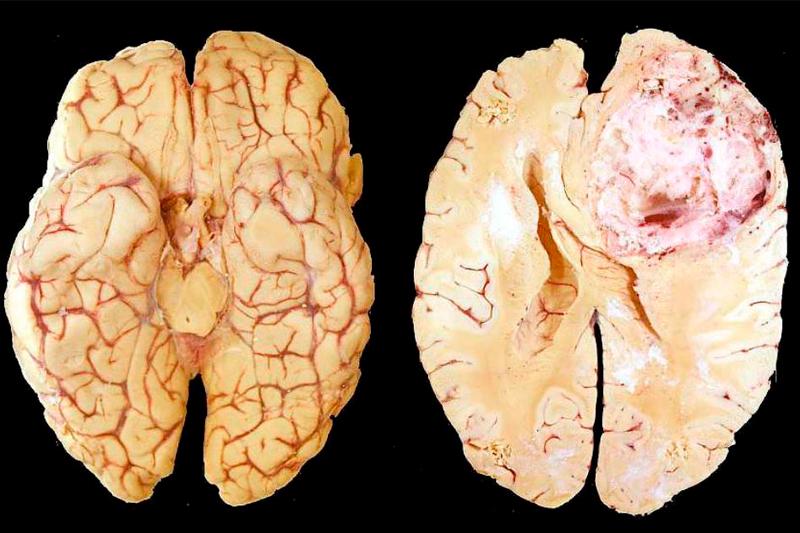
Локализация опухолей тоже в какой-то мере имеет связь с возрастным фактором — у детей мозговые опухоли чаще располагаются под мозжечковым наметом, а у взрослых — над ним. Возникновение опухолей мозга обычно наблюдается в среднем возрасте. Возраст влияет как на природу опухолей центральной нервной системы, так и на их локализацию.
Причины возникновения опухоли полушарий мозга
Одной из самых распространённых и неоспоримых причин развития внутримозговых опухолей будет радиоактивное облучение. Фактором риска многие ученые считают электромагнитные волны, излучаемые мобильными телефонами.
Провокаторами зарождения и развития опухолей ЦНС могут быть:
- сбои или нарушения в работе иммунной системы (иногда нарушения имеют наследственную природу или являются результатом иммуносупрессорной терапии);
- заболевания, связанные с нарушением иммунитета (например, вирус ВИЧ).
Измененная иммунная система способствует возникновению лимфом (образования из клеток иммунной системы — лимфоцитов), которые зарождаются в лимфоузлах, в спинном или головном мозге.
Употребление заменителя сахара аспартама, воздействие винилхлорида (бесцветный газ, который применяется при изготовлении изделий из пластмассы) тоже способствуют возникновению внутримозговых опухолей. Существует полиэтиологическая теория опухолевого роста, которая указывает на важную роль внешних воздействий окружающей среды на ряду с дизонтогенетическими факторами. Но каких-либо научных доказательств зависимости развития данных образований от географических условий или территориальных особенностей на сегодняшний день нет.
Не последнее значение имеет гиперплазия, которая возникает из-за воспалительных процессов, травмы или интоксикации. Влияние оказывают также:
- нарушения гормонального фона человека;
- анаплазии;
- дедифференцировки тканей;
- наследственный туберкулезный склероз;
- нейрофиброматоза Реклингхаузена.
Возможными факторами воздействия на развитие внутримозговых опухолей называют пол пациента, его возраст, гормональные нарушения, наследственность (семейный анамнез).
Классификация опухоли полушарий мозга
Единой классификации внутримозговых опухолей полушарий мозга нет. Это представляет сложности не только при анализе тематической литературы, но и при диагностике данных заболеваний. Можно встретить синонимичную терминологию или наоборот, одним и тем же термином ученые называют совершенно разные процессы или заболевания.
Классификация внутримозговых опухолей, представленная Б.С. Хоминстким в 1967 году:
- Нейроэктодермальные опухоли.
- Опухоли из производных мезенхимы.
- Аденомы гипофиза.
- Метастатические опухоли.
- Опухоли из остатков гипофизарного хода.
- Тератомы и тератоидные опухоли.
- Гетеротопические опухоли эктодермального происхождения.
Нейроэкдермальные опухоли составляют самую обширную группу опухолей ЦНС — примерно половину всех внутримозговых образований.
К этой группе относят:
- Астроцитомы — доброкачественные опухоли, образованные астроцитами. Иногда в астроцитомах образуются кисты различных размеров, локализуются они в разных областях головного мозга — у детей чаще наблюдаются в мозжечке, у взрослых — в больших полушариях.
- Астроцитомы с атипией клеток (злокачественные опухоли).
- Олигодендроглиома или олигодендроцитома (опухоль, возникающая из клеток олигодендроглии, локализуется в подкорковых ганглиях или больших полушариях мозга. Иногда содержит кисты или известь, состоит из небольших изоморфных клеток. Чаще всего это доброкачественная опухоль, но встречаются и злокачественные дифференцированные.
- Эпендимома — состоит из клеток эпендимы или суэпиндемальной области, наблюдается у детей или людей в молодом возрасте, может быть дифференцированной и злокачественной.
- Глиобластома — злокачественная опухоль, состоящая из астроцитов, локализуется в больших полушариях или подкорковых ганглиях. Характерна способность прорастать через мозолистое тело в другое полушарие, разрастаются в виде четкого узла, с инфильтрацией окружающего мозгового вещества. Чаще наблюдаются у пациентов мужского пола.
- Медуллобластомы — дисгенетические опухоли злокачественного характера, возникающие из эмбриональных медуллобластов, встречаются чаще всего у детей и составляют 20 процентов всех внутричерепных образований, локализуются в мозжечке. Наблюдаются в основном у мальчиков, на вид — это рыхлый узел розово-серого цвета, состоящий из недифференцированных клеток, расположенных очень близко друг к другу. Может давать метастазы, но восприимчива к лучевому облучению.
- Аденома шишковидной железы или пинеалома: возникает из клеток шишковидного тела, наблюдается чаще у детей, располагается в зоне шишковидной железы и провоцирует раннюю половую зрелость и гидроцефалию. Может быть злокачественной — пинеобластома.
- Хориоидпапиллома: образуется из тканей эпителия сосудистых сплетений желудочков головного мозга. Локализуется обычно в 4 желудочке, имеет яйцевидную форму. Наблюдается чаще у детей или в раннем молодом возрасте. Существует вариант злокачественной опухоли — плексускарцинома.
- Гаглиозноклеточные опухоли — опухоли дизонтогенетического характера, встречающиеся очень редко. Эту группу составляют ганглиоцитомы (опухоли, состоящие их нервных клеток), ганглионевромы (образования из нервных клеток и волокон), ганглиоглиомы (опухоли, образованные нервными и глиальными клетками), невробластомы (образования из невробластов).
- Невринома: состоит преимущественно из шванновских клеток корешков головного или спинного мозга. Опухоль доброкачественная, покрыта капсуловидной оболочкой, чаще наблюдается у женщин. В головном мозге невриномы образуются из корешков слухового нерва. Может иметь множественный характер.
- Нейроэктодермальные опухоли сложного строения. Разделяются на две группы — глиально-мезенхимные и состоящие из эпендимоастроцитомы и олигодендроастроцитомы.
Менингиомы или опухоли из производных мезенхимы составляют группу опухолей менее распространенных, чем нейроэктодермальные. Зарождаются из эндотелия оболочек мозга (арахноидэндотелиома). Опухоли в большей мере доброкачественные, принимают узлообразную форму, локализуются на базальной поверхности, реже в желудочке головного мозга. Имеют различную структуру. Может быть злокачественной — менингеальная саркома.
Саркома головного мозга локализуется внутри мозговых структур, развивается в виде узла из соединительных тканей головного мозга.
Ангиоретикулема образуется из сосудистой соединительной ткани, опухоль доброкачественная, прогрессирует медленно, не имеет капсуловидной оболочки. Нередко провоцирует возникновение кисты с жидкостью белкового состава желтоватого цвета. Локализуется под коркой большого мозга в мозжечке или полушарии большого мозга, часто врастает в мозговые оболочки.
Опухоли пигментного характера, меланомы и мелонобласты развиваются из пигментных клеток. Часто наблюдаются метастазы меланомы в мозг.
Аденомы гипофиза развиваются из передней области гипофиза. При прогрессировании могут ущемлять зрительные нервы, пещеристые пазухи, часто образуют кисты. Локализуются в турецком седле, способствуя его увеличению.
Метастатические опухоли — злокачественные опухоли. Пускают метастазы в легкие или молочные железы, реже провоцируют злокачественные образования в матке. Дают метастазы в мозг как множественные, так и одиночные. Гистологическое исследование метастазов показывает сходство с первичными раковыми опухолями.
Симптомы опухоли полушарий мозга
Клиническая картина опухолей головного мозга подразделяется на общемозговые и очаговые симптомы. Общемозговые симптомы указывают только на факт наличия опухоли, очаговые же симптомы помогают диагностировать локализацию новообразования. Внутричерепное давление является одним из первых признаков наличия опухоли.
Среди общемозговых симптомов выделяют:
- Гипертензия (повышение внутричерепного давления), что обуславливается прогрессирующим развитием опухоли, увеличением ее массы и объема. Общемозговая симптоматика и внутричерепное давление не всегда зависят от размеров новообразования. Бывает, что большие по размерам опухоли не сопровождаются яркой клинической картиной, и наоборот, малые образования дают четкую и яркую симптоматику. При этом происходит набухание мозга, а некоторые разновидности опухолей влияют на кровоток. Опухоль производит токсическое воздействие на организм больного.
- Головная боль. Это один из ранних симптомов опухоли головного мозга. Характер различный — в начале заболевания это распирающая, давящая боль, которая чаще усиливается после сна. По мере прогрессирования заболевания головная боль усиливается и становится постоянной. Иногда на фоне болевого синдрома появляется тошнота, головокружение или потеря сознания. Боль может ослабевать при определенном положении тела и головы. Чаще всего она притупляется, если больной лежит на стороне локализации опухоли, а в некоторых случаях болевой синдром может и вовсе прекратиться на некоторое время (это наблюдается у людей преклонного возраста). Головная боль также может исчезнуть на некоторое время или навсегда при атрофии глазных нервов и наступлении слепоты.
- Рвота. Распространенный симптом внутримозговых опухолей. Наблюдается на фоне головной боли, на голодный желудок или после длительного сна. Рвота уменьшает головную боль, так как из организма выводится вода, что снижает внутричерепное давление. Иногда рвоту вызывают искусственно, чтобы уменьшить болевой синдром. Рвота при опухолях головного мозга не связана с приемами пищи и возникает внезапно, без предшествующего ощущения тошноты. В некоторых случаях, рвоту может спровоцировать положение головы. Описать определённую частоту рвоты невозможно — у одних пациентов она наблюдается всего несколько раз на протяжении всего периода болезни, у других — бывает по несколько раз на день.
- Головокружение. Пациенты испытывают ощущение вращения своего тела или окружающих предметов.
- Расстройства психики. Возникают почти у всех больных с внутримозговыми опухолями, особенно при локализации в больших полушариях мозга, в частности, в лобных долях. Психические расстройства особенно часто наблюдаются при данном заболевании у людей пожилого возраста.
- Эпилептические припадки. Наблюдаются при опухолях с локализацией в височной доле, но бывают и в случае других месторасположений. По характеру припадков можно судить о локализации образования.
- Застойные диски зрительных нервов.
- Изменение состава спинномозговой жидкости.
Очаговые симптомы подразделяются на два вида:
- Первично-очаговые — возникают при непосредственном влиянии на опухоль (сдавливание участков мозга в процессе прогрессирования опухоли).
- Вторично-очаговые — наблюдаются ущемления мозга в затылочном отверстии.
Диагностика опухоли полушарий мозга
Диагностика проводится после консультации невропатолога, офтальмолога, эндокринолога. Пациент проходит Эхо-ЭГ, РЭГ, ЭЭГ. При сложности в диагностировании назначается компьютерная и магнитно-резонансная томография. Обязательным пунктом для постановки диагноза и назначения адекватного лечения будет гистологическое исследование образцов ткани, а значит процедура биопсии также считается обязательной.
Лечение опухоли полушарий мозга
Лечение внутримозговых опухолей полушарий мозга может быть медикаментозным и оперативным. Терапевтическим лечением препаратами можно добиться улучшения общего состояния на некоторое время, уменьшить внутричерепное давление.
Хирургическое вмешательство считается единственным возможным радикальным способом удаления опухолей головного мозга. В отдельных случаях, опухоль удаляют частично при невозможности иссечения ее полностью.
Противопоказаниями к проведению операции могут быть сложные локализации внутримозговых образований, возраст пациента, тяжелое общее состояние больного.
В случае неоперабельной опухоли, проводят паллиативные операции по поводу окклюзионной гидроцефалии. Лучевую терапию назначают очень редко.
При тяжелых случаях оперативное вмешательство проводится только при наличии единичного метастаза, его четкой локализации, отсутствия кахексия. Показана лучевая и химиотерапия.
Прогноз опухоли полушарий мозга
Прогноз зависит от многих факторов. В первую очередь, от характера образования (степени его злокачественности), локализации внутримозговой опухоли и возможности проведения оперативного вмешательства. Доброкачественные опухоли прогрессируют медленно (около двух лет) и после операции большинство пациентов восстанавливают трудоспособность достаточно быстро. Метастатические опухоли имеют крайне неблагоприятные прогнозы. Большинство случаев заканчивается летально.
- Ассимиляция атланта
- Астроцитома головного мозга
- Болезнь Вильсона
- Болезнь Гамсторпа
- Внутримозговая гематома
- Геморрагический инсульт
- Глиома головного мозга
- Доброкачественная роландическая эпилепсия
- Идиотия
- Люмбоишиалгия
- Менингомиелит
- Миелит
- Миелопатия
- Мозжечковая атаксия
- Нарколепсия
- Нарушения сна
- Невралгия подчелюстного и подъязычного узлов
- Позвоночно-спинномозговая травма
- Радикулит
- Хорея Гентингтона

