Тромбофлебит
Тромбофлебит конечностей — флебологическое заболевание поверхностных и глубоких вен, характеризующееся формированием тромба на фоне воспалительного венозного процесса. Имеет две формы: острый и хронический тромбофлебит. Для предотвращения перехода острого процесса в хронический крайне важно начать своевременное лечение тромбофлебита, но даже оно не гарантирует быстрого и полного выздоровления пациента. При этом отсутствие лечения тромбофлебита нижних конечностей на стадии проявления его клинических симптомов практически наверняка приведет к переходу болезни в хроническую форму. Также тромбофлебит классифицируется по типу — процесс бывает гнойным и негнойным.
Глубокий тромбофлебит нижних конечностей является серьезным заболеванием, способным привести к тромбозу, септическим отложениям, тромбоэмблии. Кроме того, постоянно присутствует риск отрыва тромба и его перемещения по вене.
Опасность тромбофлебита глубоких вен значительно увеличивается при параллельном течении в организме варикозной болезни и клапанной недостаточности сосудов, соединяющих глубокие и поверхностные вены (перфорантных сосудов). Одно из самых тяжелых последствий тромбофлебита — тромбоэмболия легочной артерии. Вены, пораженные тромбофлебитом, необходимо лечить с большой ответственностью. Особенно это касается острых процессов. Примерно 60% случаев острого тромбофлебита глубоких и поверхностных вен заканчиваются переходом болезни в хроническую форму.
- Причины тромбофлебита
- Симптомы тромбофлебита
- Диагностика тромбофлебита
- Лечение тромбофлебита
- Профилактика тромбофлебита
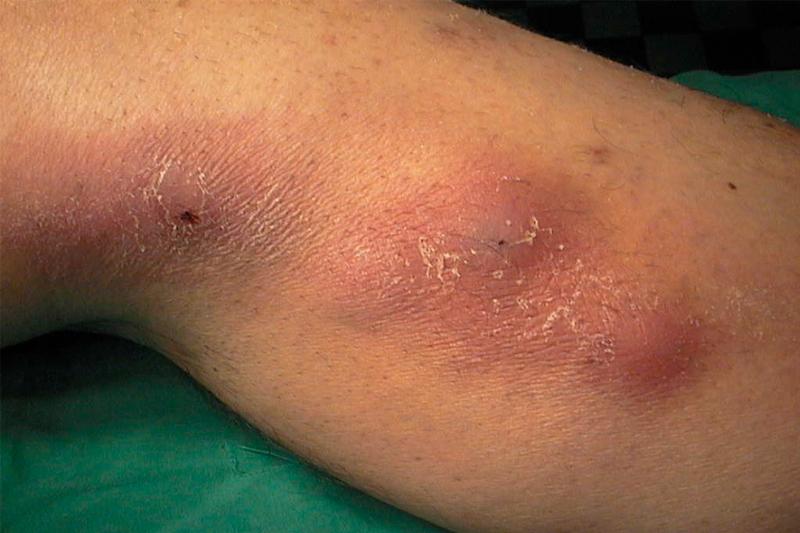
Причины тромбофлебита
Причины возникновения тромбофлебита связаны с различными рисками.
Во-первых, это уже имеющиеся хронические и острые заболевания:
- Болезни сердечно-сосудистой системы (хронические — в большей степени);
- Варикозное расширение вен (глубоких и поверхностных);
- Онкологические заболевания;
- Инфекционные заболевания общего характера;
- Локальные гнойные процессы;
- Заболевания крови.
Во-вторых, специфические состояния и процессы в организме больного:
- Послеоперационное восстановление (в том числе — после абортов);
- Послеродовое состояние;
- Длительная и интенсивная катетеризация вен;
- Восстановление после травм.
При этом варикозному расширению вен и развитию тромбофлебита способствует изменение состава крови, её текучести, свёртываемости.
Таким образом, опасным может стать повреждение венозных стенок, замедление процесса кровотока, варикозные процессы и другие химические и физические изменения. К тому же риск образования тромбов увеличивается негативной наследственностью. Риск появления тромбов значительно выше у людей, в чьих семьях уже есть больные этим заболеванием.
Симптомы тромбофлебита
Особенно важно знать и вовремя заметить симптомы острого тромбофлебита, потому как эти знания помогут своевременно обратиться за лечением заболевания.
Для острого тромбофлебита свойственна локальная болезненность и отечность, повышение температуры до 37,5-38 градусов. По ходу пораженной вены наблюдается покраснение. При пальпации прощупывается уплотнение тканей. Один из признаков болезни — продольная гиперемия.
Ярко выраженный симптом тромбофлебита нижних конечностей — острая тянущая боль, локализующаяся вдоль пораженной вены. Болевой синдром усиливается при ходьбе.
Стоит отметить локализацию процесса: острый тромбофлебит зачастую поражает поверхностные и глубокие вены нижней трети бедер и верхней трети голеней — то есть участки ног выше и ниже коленей. При этом практически всегда страдает большая подкожная вена. Поверхностный тромбофлебит поражает её ствол и притоки. Кроме большой подкожной, процесс может затронуть и глубокие вены. Частота такого развития болезни — порядка 10%.
Острый тромбофлебит нередко поражает обе ноги, поэтому даже при отсутствии симптомов только на одной из них, обследование следует проводить парно, чтобы иметь полные данные о развитии венозных процессов в обеих конечностях.
Важно! Встречаются случаи бессимптомного течения заболевания. В таких случаях диагноз ставится с опозданием и риск перехода заболевания в вялотекущую рецидивирующую форму заметно возрастает.
Диагностика тромбофлебита
Обследование состоит из визуальной, мануальной и аппаратной частей.
Визуальный осмотр и мануальное обследование при тромбофлебите вен проводятся при первом обращении пациента за медицинской помощью. При осмотре можно сделать следующие заключения:
- Наличие местных покраснений и гиперемии;
- Наличие местных изменений поверхностных вен;
- Границы болезненности вены;
- Границы уплотненных тканей по ходу вены;
- Примерная локализация тромба.
Если по результатам осмотра и пальпации ставится предварительный диагноз острый тромбофлебит, назначается аппаратное обследование. Это может быть:
- Ультразвуковое ангиосканирование;
- Реовазография;
- УЗДГ вен нижних конечностей.
Аппаратно-инструментальная диагностика позволяет детально установить патологические изменения в венах:
- Точную локализацию тромба;
- Протяженность тромба;
- Наличие просвета больной вены, его размер;
- Состояние венозной стенки.
Как уже говорилось выше, обследование при тромбофлебите ног необходимо проводить на обеих конечностях.
Лечение тромбофлебита
Подходы к лечению тромбофлебита вен можно объединить в три группы:
- Консервативное амбулаторное лечение;
- Консервативное стационарное лечение;
- Хирургическое вмешательство.
Как и чем лечить тромбофлебит, решает флеболог по результатам обследования.
Консервативное амбулаторное лечение тромбофлебита поверхностных вен назначается при первичном развитии процесса образования тромбов, при лечении случаев рецидива тромбофлебита и в послеоперационный период.
Если есть местное воспаление в области пораженной вены, пациенту назначается курс антибиотиков. Если потребности в антибиотиках нет, основой лечения становятся противовоспалительные препараты. Важная составляющая неинвазивной терапии — снижение застойных явлений в вене. Активно применяется компрессионное белье и местное эластичное бинтование пораженных участков.
Консервативное лечение тромбофлебита поверхностных вен в условиях стационара становится необходимым при диагностировании у больного поверхностного восходящего тромбофлебита, так как в этом случае велик риск поражения глубоких вен и дальнейшего расширения локализации болезни. При этом постельный режим не должен быть слишком длительным. Его сохраняют на 4-5 дней, после чего пациенту назначается щадящая двигательная активность с обязательным использованием эластичного бинтования.
Во время стационарного лечения тромбофлебита с риском поражения глубоких вен пациенту назначаются препараты фибринолитического действия (с эффектом рассасывания тромбов). Также, как и при амбулаторной терапии, используются противовоспалительные препараты, антикоагулянты. Больному назначается местное применение гелей и мазей с содержанием гепарина. В случае подозрения на гнойный тромбофлебит и присутствия ярко выраженной гиперемии больному прописываются антибиотики. Выраженный болевой синдром снимают новокаиновой блокадой.
При язвах, раневых повреждениях кожи, диатезе, туберкулезе и других противопоказаниях к антикоагулянтам, лечение тромбофлебита дополняют гирудотерапией. Лечение пиявками проходит местно, не имеет противопоказаний, проходит без боли и оказывает видимый эффект.
При неэффективности терапевтических мер лечения тромбофлебита и устранения тромбов принимается решение о хирургическом вмешательстве.
Современные методики оперативного лечения эффективны и отличаются высоким косметическим эффектом.
В последние годы практикуется замена терапии тромбофлебита операцией с целью сокращения сроков лечения, исключения рисков перехода процесса в хроническую форму, сохранения здоровья глубоких вен. Если риск поражения глубоких вен высок, проводится экстренная операция. Она назначается при локализации тромба в поверхностных венах и при опасности развития тромбофлебита глубоких вен нижних конечностей.
Отдельно стоит отметить операцию Троянова-Тренделенбурга. Она заключается в удалении большой подкожной вены через разрез на бедре. После операции остается косметический дефект в виде шва, что является отрицательным моментом, но периодически она является незаменимым средством устранения тромбов. В частности, она назначается при остром септическом тромбофлебите.
В послеоперационный период и при обострении хронического тромбофлебита больным назначается санаторно-курортное лечение с курсом терапевтических процедур.
Выздоровление при тромбофлебите наступает в период от десяти дней до трех месяцев. В большинстве случаев просвет вены удается восстановить. При этом, несмотря на использование препаратов местного и общего действия и проведение хирургических операций, в некоторых случаях патологический процесс всё же приводит к полному исчезновению просвета вены. Такое явление называется облитерацией.
Профилактика тромбофлебита
Профилактика хронического тромбофлебита вен предназначена для недопущения рецидивов заболевания.
Больным, перенесшим острый тромбофлебит, следует постоянно соблюдать ряд правил, которые значительно снизят риск повторного возникновения тромбофлебита в поверхностных и глубоких венах.
Следует придерживаться диетического питания с большим содержанием фруктов, овощей, ягод, принимать аскорбиновую кислоту. Избегать высоких динамических и статических нагрузок на ноги. Больным тромбофлебитом противопоказано носить тесную одежду, передавливающую вены в районе паха.
Если имеют место какие-то дополнительные хронические проблемы, способные спровоцировать повторное развитие тромбофлебита, то их следует своевременно устранять или же контролировать. Особенно это касается варикозных поражений вен, которые являются одной из основных причин формирования тромбов в глубоких и поверхностных венах.
Несколько раз в год больным с хроническим тромбофлебитом поверхностных вен необходимо проходить лечение с обязательным курсом физиопроцедур.
Также пациентам, перенесшим тромбофлебит, следует постоянно пользоваться компрессионным бельем.

